Ligament croisé antérieur
Prendre rendez-vous
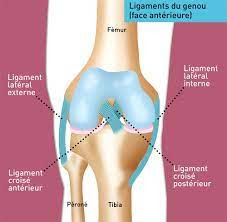
Il existe 4 ligaments principaux assurant la stabilité du genou. Le ligament croisé antérieur se situe au centre du genou reliant le tibia au fémur. Il empêche le tibia de glisser en avant sous le fémur (Tiroir antérieur) et stabilise le genou lors des mouvements de rotation.
Symptômes
Le plus souvent la rupture du ligament croisé antérieur survient au cours d’activités sportives avec des mouvements de torsion (Football, ski, rugby, hand-ball…). De nombreux tableaux sont possibles. Le gonflement de l’articulation, des douleurs et une impotence fonctionnelle (impossible de marcher) sont souvent présents mais parfois ces symptômes sont peu marqués et s’estompent rapidement.
Diagnostic
L’interrogatoire est important et notamment le mode de traumatisme nous oriente vers la recherche d’une lésion du ligament croisé antérieur. L’examen est souvent difficile quelques heures après le traumatisme (du fait de la douleur lié au saignement). Il redevient possible après quelques jours de repos et glaçage du genou. Le diagnostic de rupture lu ligament croisé est clinique (Tiroir et ressaut).
Examens complémentaires
La réalisation d’une IRM permettra de confirmer la lésion et de visualiser une éventuelle lésion méniscale ou ostéo-cartilagineuse associée.
Les documents à apporter
CAT en cas de rupture
Le ligament croisé n’a pas de possibilité de cicatrisation anatomique. Il persistera une instabilité surtout pour les activités sportives avec pivots. Les activités dans l’axe (vélo, natation) seront la plupart du temps toujours possibles. Par contre, les micromouvements secondaires à cette rupture entraîneront progressivement des lésions méniscales et cartilagineuses aboutissant à une usure prématurée du genou. On retrouve presque 100% d’arthrose 15 à 20 ans après une rupture du ligament croisé non opérée.
La décision chirurgicale dépendra de plusieurs critères. L’âge de survenue de la rupture (plus le sujet est jeune et plus l’indication chirurgicale est souhaitable) Le mode de vie des patients et la volonté de poursuivre ses activités sportives.
L'intervention chirurgicale
L’intervention se fera en ambulatoire ou avec une hospitalisation courte d’une nuit. L’intervention est pratiquée sous arthroscopie (petite caméra introduite dans le genou pour accéder à l’articulation sans endommager les tissus). Une greffe est nécessaire pour remplacer le ligament. Deux types de greffe sont classiquement utilisées, le tendon rotulien (KJ) ou les ischios-jambiers (DIDT). Les suites opératoires et les résultats de ces deux techniques sont similaires. Le ligament sera fixé ensuite dans un tunnel au tibia et un autre au fémur. Il est parfois utile (genou très laxe ou sports très exigeants) de réaliser une plastie extra-articulaire (“bretelle” sur la face externe du genou) nécessitant la réalisation d’une incision supplémentaire. Les lésions des ménisques seront traités dans le même temps opératoire (la suture méniscale est privilégiée mais parfois une résection à minima sera nécessaire selon le type de lésions)
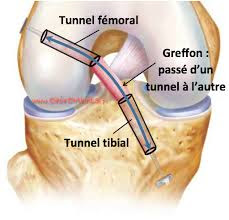
Après l'intervention
Juste après la chirurgie, une attelle réfrigérée est mise en place pendant 4 heures pour limiter le saignement et les douleurs. Le kinesitherapeuthe passe avant la sortie du patient afin de réaliser le premier levé et de donner les consignes d’auto-rééducation à domicile (exercices de contraction quadriceps..). La marche est autorisée avec l’aide cannes anglaises (mise en charge progressive et récupération du schéma de marche). Il faut glacer régulièrement le genou avec une attelle réfrigérée (type Freezsnow®). Un appareil de cryothérapie peut être loué. Une infirmière à domicile réalisera les soins de pansements et l’injection d’anticoagulants (prévention phlébites). Les bas de contention devront-être portés un mois. Des consultations de contrôles avec le chirurgien seront planifiées régulièrement. L'arrêt de travail est de 1 à 3 mois en fonction de l’activité professionnelle. La conduite automobile est possible après 1 mois.
Risques de complication
En plus des risques liés à l'anesthésie, il existe des risques spécifiques à cette chirurgie. Il est trés fréquent de constater une ecchymose ou un hématome en arrière du genou et de la cuisse.
La raideur n’est pas rare. Elle peut-être due à un Cyclope (formation fibreuse cicatricielle) qui peut nécessiter une nouvelle arthroscopie pour résection. Elle peut rentrer dans le cadre d’une algodystrophie et nécessiter une prise en charge spécifique et prolongée.
L’infection est très rare avec l’utilisation de l’arthroscopie. Elle nécessitera un lavage du genou et la prise d’antibiotiques adaptés.
La phlébite (caillot qui bouche les veines) est aussi rare. La reprise d’appui précoce, les anticoagulants et le port de bas de contention permettent de l’éviter au maximum.
La rupture itérative du transplant est possible dans 5 à 10% des cas. La cicatrisation de la plastie est longue (6 à 12 mois)
Récupération rapide après chirurgie
La rééducation s’effectue avec un kinesitherapeuthe en ville et ne nécessite pas de centre de rééducation. Elle doit débuter une semaine environ après la chirurgie à une fréquence de 2 à 3 séances par semaine. Elle sera décomposée en plusieurs phases afin de permettre une cicatrisation optimale du ligament.
La reprise des sports sera progressive. Vers 3 mois, le velo et la natation (crawl) sont possibles. La course à pied en terrain plat peut-être débuté vers le 4ème mois. Les sports pivots sans contact en dehors des compétitions sont envisageables après le 6ème mois. A ce stade, des tests dynamiques (K-Start) sont utiles pour analyser les déficits restants et axer la récupération.
